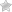Содержание
Острый панкреатит является тяжелым патологическим синдромом, диагностируемым в рамках воспалительного процесса поджелудочной железы. В подавляющем большинстве случаев выявленная проблема требует незамедлительного лечения и оказания квалифицированной первой помощи. Что делать при приступе острого панкреатита дома? Как его правильно определить? Об этом и многом другом вы прочитаете в нашей статье.
Первая помощь при остром панкреатите
В рамках оказания первой доврачебной помощи при обострении панкреатита в домашних условиях допускается выполнение следующих действий:
- Обеспечение покоя пострадавшему.Больной перекладывается на бок в горизонтальное положение, что позволяет не допустить попадания рвотных масс в дыхательные пути, а также упрощает вытаскивание языка при его западении в случае необходимости,
- Прикладывание холода.Во время оказания первой помощи при остром панкреатите в домашних условиях, к верхней части живота рекомендуется прикладывать грелку с холодной водой либо лед, обернутый в несколько слоев материала. При этом временные рамки одного подхода для процедуры не должны превышать ¼ часа, после чего необходимо сделать перерыв минимум на 5 минут, чтобы не допустить переохлаждения кожных покровов и внутренних органов,
- Немедленный вызов скорой помощи.При появлении признаков обострения панкреатита и стремительного развития патологической симптоматики необходимо сразу же вызвать скорую помощь, которая доставит пострадавшего в ближайшее отделение стационара.
При оказании первой помощи при приступе панкреатита не стоит осуществлять следующие мероприятия:
- Давать пить либо есть. В случае наличия острого патологического синдрома человеку запрещено давать пищу и воду,
- Промывать желудок. В большинстве случаев процедура лишь усугубит рвоту,
- Давать обезболивающее лекарственное средство. Анальгетики, нестероидные противовоспалительные препараты и прочие лекарственные средства практически не ослабляют болевой синдром, однако могут смазать клиническую картину и осложнить процедуру диагностики проблемы профильным специалистом.
Мнение врача:
При приступе панкреатита важно немедленно обратиться за медицинской помощью. Врачи рекомендуют соблюдать покой и не употреблять пищу или жидкость. Необходимо немедленно вызвать скорую помощь и сообщить о симптомах: острой боли в верхнем животе, тошноте, рвоте, лихорадке. Не следует принимать болеутоляющие средства без назначения врача, так как это может затруднить диагностику. Раннее обращение за помощью и правильная первая помощь могут спасти жизнь пациенту с приступом панкреатита.

Неотложная помощь больному
В рамках оказания неотложной медицинской помощи при остром панкреатите квалифицированными специалистами после прибытия бригады медиков возможно осуществление следующих действий:
- Комплексное обезболивание. Используется внутривенное введение баралгина или трамадола,
- Устранение шокана фоне низкого давления. Внутривенно вводится раствор альбумина или полиглюкина,
- Снижение выработки ферментов. При наличии необходимых лекарственных средств используются антисекреторные препараты, ингибиторы протеаз и статины. Типичные представители – омепразол, гордокс, соматостатин,
- Оперативная доставка в стационар. Пострадавший максимально оперативно доставляется в ближайшее отделение интенсивной терапии, где ему оказывается комплексная квалифицированная первая помощь и последующее лечение.

Причины патологического синдрома
Современная клиническая практика не выделяет какой-либо основной причины развития острого панкреатита. Подобный синдром формируется под воздействием ряда предполагающих обстоятельств, провоцирующих развитие агрессивной выработки ферментов поджелудочной железы. Наиболее известные факторы:
- Хронический алкоголизм,
- Желчекаменная болезнь и прочие заболевания желчевыводящих путей,
- Системное длительное нарушение режима питания с употреблением большого количества жирной пищи,
- Механические травмы живота с повреждением внутренних органов,
- Неудачные хирургические операции, травмирующие поджелудочную железу,
- Широкий спектр эндокринных заболеваний,
- Прием ряда лекарственных средств в токсических дозировках,
- Инфекционные поражения, в частности вирусом гепатита либо микоплазмой.
Опыт других людей
Первая помощь при приступе панкреатита – это крайне важный момент, о котором говорят многие. Люди отмечают, что быстрая реакция и правильные действия могут спасти жизнь. Основные советы, которые выделяют опытные специалисты и те, кто столкнулся с этой проблемой, включают в себя немедленное обращение к врачу, соблюдение строгой диеты, отказ от пищи и жидкости, а также применение холодных компрессов на область живота. Важно помнить, что самолечение может быть опасным, поэтому следует незамедлительно обратиться за квалифицированной медицинской помощью.

Симптомы острого панкреатита
К основным симптомам приступа острого панкреатита относятся следующие патологические проявления:
- Острая опоясывающая больс центром в правом и левом подреберье, а также подложечной области. Неприятные ощущения могут отдавать в левую часть тела. Синдром не купируется обычными обезболивающими препаратами,
- Тошнота и рвота.У пострадавшего полностью пропадает аппетит, формируется постоянная тошнота с рвотой (часто неукротимой). В рвотных массах присутствует жёлчь,
- Дополнительные диспепсические расстройства.У больного наблюдается частый жидкий стул, вздутие верхней части живота с субъективным чувством распирания, напряжение брюшной стенки живота слева (немного ниже реберной дуги),
- Системная интоксикация.У пациента быстро повышается температура тела (до 40 градусов и выше), учащается пульс, кожа становится влажной, холодной и приобретает синюшность, особенно в области лица, боковых частей живота и пупка. При длительном неоказании надлежащей первой помощи проявляются признаки шока и обезвоживания со значительным снижением артериального давления, учащением и нестабильностью пульса, кратковременными потерями сознания и так далее.
Лечение патологии
После оказания первой доврачебной помощи и проведения экстренных мероприятий, осуществляемых бригадой скорой помощи, дальнейшая терапия осуществляется в условиях стационара. Возможные действия включают в себя:
- Системное обезболивание.Производится сакроспинальная новокаиновая блокада или эпидуральная анестезия с инъекциями через катетер и параллельным введением наркотических обезболивающих средств,
- Улучшение микроциркуляции крови. Применяется гемодез или реополиглюкин,
- Восполнение дефицита водыи электролитов. Внутривенное введение солевых растворов,
- Устранение шока. Комплексная противошоковая терапия, включая использование альбумина, полиглюкина и иных средств по необходимости,
- Выведение избытка ферментов.Применяется форсированный диурез и плазмаферез,
- Ингибицию выработки ферментовподжелудочной железы. Комплексная медикаментозная терапия с применением ингибиторов протеаз, статинов и антисекреторных препаратов,
- Антибактериальную терапию. Для предотвращения развития перитонита и вторичных гнойных осложнений проводится курс антибактериальной терапии соответствующими препаратами широкого спектра действия,
- Хирургическое вмешательство.Назначается при развитии гнойных осложнений, требующих удаления из поджелудочной железы участков некроза и очистки соответствующей прилегающей области.
Правильно питание
После того, как человеку была оказана первая помощь, в первые 3 суток после развития приступа запрещено употреблять любую пищу – необходимые полезные вещества он получает инъекционно. Начиная с 3 дня рекомендуется обильное питье щелочной воды.
С пятых суток в рацион вводятся лёгкая каша на воде. По истечению 6 дней возможно употребление нежирных супов на бульоне, кефира, чая, легких сортов рыбы. Вся пища в рамках диеты после обострения панкреатита должна быть максимально измельченной
, желательно жидкой. При этом употребляется она малыми порциями, но чаще чем обычно, подается при температуре от 30 до 50 градусов Цельсия. Еда готовится на пару либо варкой.
К привычной схеме питания, учитывая соответствующую корректировку диеты на этапах среднего и позднего реабилитационного периода, человек возвращается спустя минимум 12-14 суток.
Отличия хронического панкреатита от острого
Острая форма панкреатита развивается стремительно и обусловлена тяжёлой эндогенной интоксикацией всего организма. В свою же очередь хроническая патология протекает в течение длительного периода времени, имеет смазанную симптоматику и обычно развивается постепенно, например из-за вялотекущей желчекаменной болезни, длительного злоупотребления алкоголем и так далее. В рамках острого панкреатита
происходит повреждение тканей железы собственными продуцирующимися ферментами в сверхнормируемом количестве. При хронической стадии заболевания
формируются предпосылки к замещению железистой ткани – преимущественно рубцовыми аналогами.
Данные обстоятельства предопределяют и возможную схему лечения. При хронической форме чаще всего предписывается медикаментозная консервативная терапия с максимально тщательным контролем периодов ремиссий и обострений. При остром типе заболевания достаточно часто требуется хирургическое вмешательство, особенно в случаях развития осложнений гнойного характера.
Возможные осложнения
В общем случае (особенно при неоказании первой помощи пострадавшему), осложнения могут быть ранними и поздними:
- Ранние осложнения. Могут включать в себя гиповолемический шок, дыхательную, сердечно-сосудистую, почечную и печеночную недостаточность, перитонит, системное тромбообразование, экссудативный плеврит, ателектаз, психические расстройства на фоне интоксикации головного мозга,
- Среднесрочные и поздние осложнения. Включают в себя сепсис, многочисленные абсцессы брюшной полости, панкреатические свищи, опухоли, псевдокисты, прочие гнойные новообразования, а также системные кровотечения внутренних органов.
Профилактические меры
Базовые профилактические меры включает в себя:
- Тщательное соблюдение предписанной диеты и медикаментозной терапии,
- Умеренную физическую активность в рамках ЛФК,
- Регулярное прохождение профилактических осмотров у гастроэнтеролога и иных профильных специалистов,
- Изменение образа жизни с исключением употребления жирной пищи, алкоголя, фастфуда.
Частые вопросы
Как снять приступ панкреатита в домашних условиях?
При острой форме заболевания лечение можно описать тремя словами: голод, холод и покой. Придерживаться такого режима нужно три дня. Кроме того, пациенту ставят капельницу со спазмолитиками и препаратом, который снижает секрецию. В случае некроза поджелудочной железы необходимо хирургическое вмешательство.
Что можно выпить при приступе панкреатита?
При выраженной симптоматике панкреатита специалисты советуют придерживаться принципа «холод, голод и покой». В первые 2-3 дня после приступа разрешается пить некрепкий и несладкий чай, минеральную негазированную воду и отвар шиповника.
Как быстро снять боль при панкреатите?
Для купирования болевого синдрома применяют анальгетики (анальгин, баралгин и др.), спазмолитики (папаверин, но-шпа, дротаверин и др.). Антигистаминные средства (димедрол, cупрастин и др.) применяют для подавления деятельности поджелудочной железы. Ингибиторы протонной помпы (омепразол, лансопразол, рабепразол и др.)
Чем снять боль в поджелудочной железе?
Вводятся спазмолитики, обезболивающие лекарства. Для подавления выработки ферментов, которые усугубляют воспаление железы, назначаются контрикал, гордокс, трасилол. При сильных болях иногда назначаются средства, нейтрализующие соляную кислоту в желудке или снижающие ее количество.
Полезные советы
СОВЕТ №1
При первых признаках приступа панкреатита, немедленно вызовите скорую помощь. Не пытайтесь самостоятельно диагностировать и лечить заболевание.
СОВЕТ №2
Пока ждёте прибытия скорой помощи, помогите пострадавшему принять удобное положение: сядьте или полусидячее положение с наклоном вперед. Это может облегчить боль и уменьшить риск рвоты.
СОВЕТ №3
Не давайте пострадавшему ничего есть или пить до прибытия врачей. Голодание поможет предотвратить обострение панкреатита.